Определение и клинические проявления
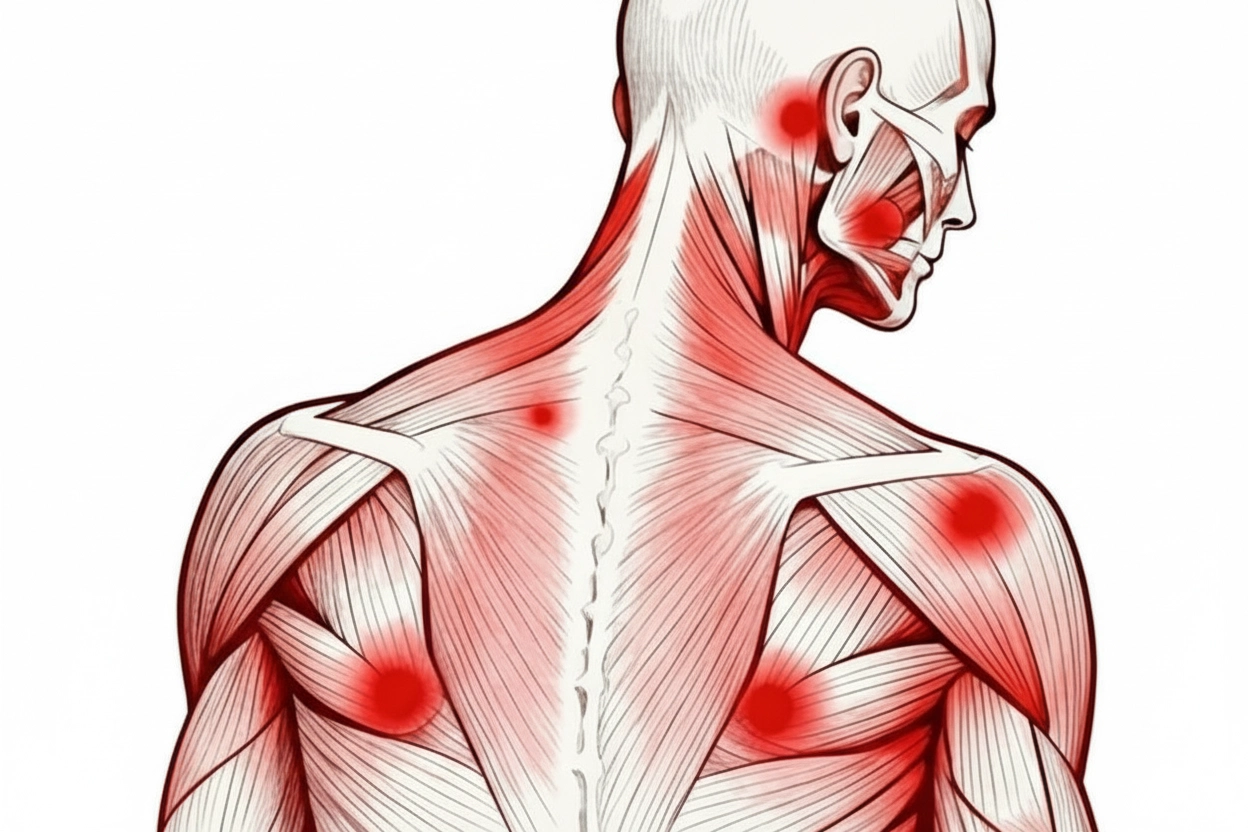
Триггерные точки (ТТ) представляют собой гиперчувствительные участки в пределах напряженного мышечного волокна, болезненные при пальпации и вызывающие типичную отраженную боль, двигательную дисфункцию и вегетативные реакции. Миофасциальный болевой синдром (МФБС) — полиэтиологическое состояние, характеризующееся образованием триггерных точек, которые являются основным источником болевых импульсов в центральную нервную систему.
Клинически триггерные точки подразделяют на две категории: активные, вызывающие спонтанную боль, и латентные, проявляющие чувствительность только при пальпации. Активные ТТ сопровождаются выраженной болью даже в состоянии покоя, снижением двигательной активности и общим дискомфортом. Латентные триггерные точки не причиняют пациенту беспокойства до момента прямого воздействия на них.
Характерной особенностью МФБС является феномен отраженной боли — болевые ощущения локализуются не в месте самой триггерной точки, а распространяются на отдаленные от нее области. Например, триггерные точки в мышцах шеи могут вызывать головные боли, боли в лопатке или даже симулировать сердечные боли. Эта характеристика существенно затрудняет диагностику и часто приводит к неправильной интерпретации болевого синдрома.
Патогенез и теоретические основы
Интегрированная гипотеза триггерных точек
Ключевая роль в объяснении механизма формирования триггерных точек принадлежит интегрированной гипотезе, предложенной Travell & Simons. Согласно этой модели, в основе развития ТТ лежит дисфункция моторной концевой пластинки — области контакта нервного волокна с мышечной клеткой. Основные этапы патологического процесса:
- Нарушение нейромышечной передачи: избыточное выделение нейромедиатора ацетилхолина в синаптическую щель моторной концевой пластинки;
- Локальная мышечная спазм-контрактура: сужение микрокапилляров, развитие локальной ишемии и гипоксии мышечной ткани;
- Образование патологического цикла: накопление в пораженной зоне биохимических агентов (серотонина, гистамина, простагландинов, подвижных ионов кальция), которые еще больше раздражают нервные окончания и поддерживают спазм.
Современные исследования методом микродиализа подтвердили наличие этих медиаторов в зонах активных триггерных точек.
Центральная сенсибилизация
При хронизации болевого синдрома развивается центральная сенсибилизация — состояние, при котором возбуждение на уровне центральной нервной системы сохраняется даже после прекращения воздействия болевых стимулов. Это приводит к тому, что боль появляется от все более слабых триггеров, а болезненные ощущения становятся интенсивнее. В некоторых случаях может развиться феномен зеркальной боли — боль на противоположной стороне тела в одном с ТТ сегменте.
Этиология и факторы риска
Формирование миофасциальных триггерных точек многофакторно. К основным провоцирующим факторам относятся:
- Механические перегрузки: длительные или избыточные мышечные сокращения, неправильная осанка, статические нагрузки;
- Травмы: прямые механические повреждения мышечной ткани или их последствия;
- Психологический стресс: хроническое эмоциональное напряжение приводит к непроизвольному мышечному спазму;
- Нарушение иннервации: защемление нерва, его воспаление или поражение;
- Коморбидные состояния: системные заболевания, дефицит витаминов, хронические заболевания внутренних органов;
- Эргономические факторы: несоответствие рабочего места, длительное нахождение в неудобной позе.
Типичными местами образования ТТ являются трапециевидная мышца, височная мышца, мышцы поясничной области, что связано с их частой подвергаемостью статическим нагрузкам.
Диагностика
Диагностика триггерных точек основана на клиническом осмотре и пальпаторных методах:
- Анамнез и жалобы: уточнение характера боли, ее локализации, связи с нагрузками и стрессом;
- Визуальный осмотр: выявление нарушений осанки, визуального спазма или уплотнения мышцы;
- Пальпация: врач ощупывает мышцу и выявляет плотные болезненные участки — триггерные точки. При давлении на них боль усиливается и иррадиирует в типичную зону отражения;
- Неврологическое тестирование: оценка мышечной силы, кожной чувствительности, рефлексов.
При необходимости дополнительные методы включают:
- Ультразвуковое исследование: позволяет визуализировать напряженную мышцу, оценить структурные изменения и кровоток;
- Электронейромиография: выявление аномальной электрической активности на нервно-мышечном переходе;
- Лабораторные анализы: исключение воспалительных и системных заболеваний;
- Магнитно-резонансная томография: при подозрении на структурные повреждения.
Методы лечения и реабилитации
Лечение МФБС требует комплексного подхода с применением нескольких методов одновременно.
Немедикаментозные методы
- Мануальная терапия и массаж: воздействие руками специалиста на триггерные точки с использованием техник миофасциального релиза. Массаж триггерных точек выполняется многократными нажатиями и круговыми разминаниями. Оздоровительный эффект достигается через 5–10 сеансов.
- Метод сухой иглы (сухая игла): введение тонкой иглы в триггерную точку без введения лекарственного вещества. Игла разрушает патологически напряженные участки мышечной ткани, улучшает микроциркуляцию и стимулирует локальные восстановительные процессы.
- Лечебная физическая культура (ЛФК): изометрическая гимнастика, упражнения на растяжку, укрепление мышечного корсета. При регулярном выполнении ЛФК повышается эластичность и растяжимость мышц, улучшается их способность удерживать опорно-двигательный аппарат в правильном положении.
- Физиотерапия: электромиостимуляция, ультразвуковая терапия, магнитотерапия — методы, способствующие восстановлению проводимости мышечных и нервных волокон.
Медикаментозное лечение
- Инъекционная терапия: введение местных анестетиков, ботулотоксина или других препаратов непосредственно в триггерную точку под контролем пальпации или ультразвука. Уже после первой процедуры пациенты ощущают облегчение.
- Системная фармакотерапия: нестероидные противовоспалительные средства, миорелаксанты, препараты для улучшения микроциркуляции назначаются по показаниям.
Комбинированный подход
Оптимальный результат достигается при сочетании нескольких методов: например, блокады триггерных точек в сочетании с ЛФК и мягкой мануальной терапией. Это позволяет снять острую боль, улучшить функцию мышц и предотвратить рецидивы.
Профилактика
Профилактике образования триггерных точек необходимо уделять внимание с раннего возраста:
- Правильная осанка: обучение правильному положению спины, особенно при работе за компьютером;
- Регулярные перерывы: смена положения тела каждые 40–45 минут во время работы;
- Физическая активность: регулярные упражнения на растяжку, укрепление мышц спины и шеи;
- Эргономичное рабочее место: соответствие рабочего места анатомическим параметрам человека;
- Управление стрессом: психологическая разгрузка, релаксация, медитация;
- Достаточный сон: не менее 7–8 часов для взрослых;
- Избегать переохлаждения: защита мышц от холода, особенно после физических нагрузок.
Триггерные точки являются ключевым звеном миофасциального болевого синдрома и представляют собой сложный патофизиологический феномен, требующий понимания как периферических, так и центральных механизмов развития боли. Современный подход к лечению предполагает комплексное воздействие на различные звенья патологического процесса с использованием немедикаментозных и медикаментозных методов. Успех терапии зависит от ранней диагностики, правильного выбора методов лечения и активного участия пациента в процессе реабилитации и профилактики.
Список источников
- Travell, J. G. Myofascial pain and dysfunction: the trigger point manual / J. G. Travell, D. G. Simons. — 2nd ed. — Baltimore : Williams & Wilkins, 1999. — Vol. 1–2. — 1038 p.
- Субботин, Ф. В. Миофасциальный болевой синдром: механизмы формирования отраженной боли и триггерные точки / Ф. В. Субботин // Современные подходы в клинической медицине: материалы конф. — 2024. — С. 45–67.
- Gerwin, R. D. A study of 474 chronic pain patients treated with trigger point injections / R. D. Gerwin, S. Shannon, C.-Z. Hong // J. Musculoskelet. Pain. — 2001. — Vol. 9, № 4. — P. 40–54.
- Fernández-de-las-Peñas, C. Pathophysiology of myofascial trigger points: a critical review / C. Fernández-de-las-Peñas, C. Arendt-Nielsen, L. Simons // Clinical Journal of Pain. — 2007. — Vol. 23, № 3. — P. 278–286.
- Shah, J. P. An in vivo microanalytical technique for measuring the local biochemical milieu of human skeletal muscle / J. P. Shah, V. Thaker, V. Festekjian // Journal of Applied Physiology. — 2008. — Vol. 104, № 4. — P. 913–920.