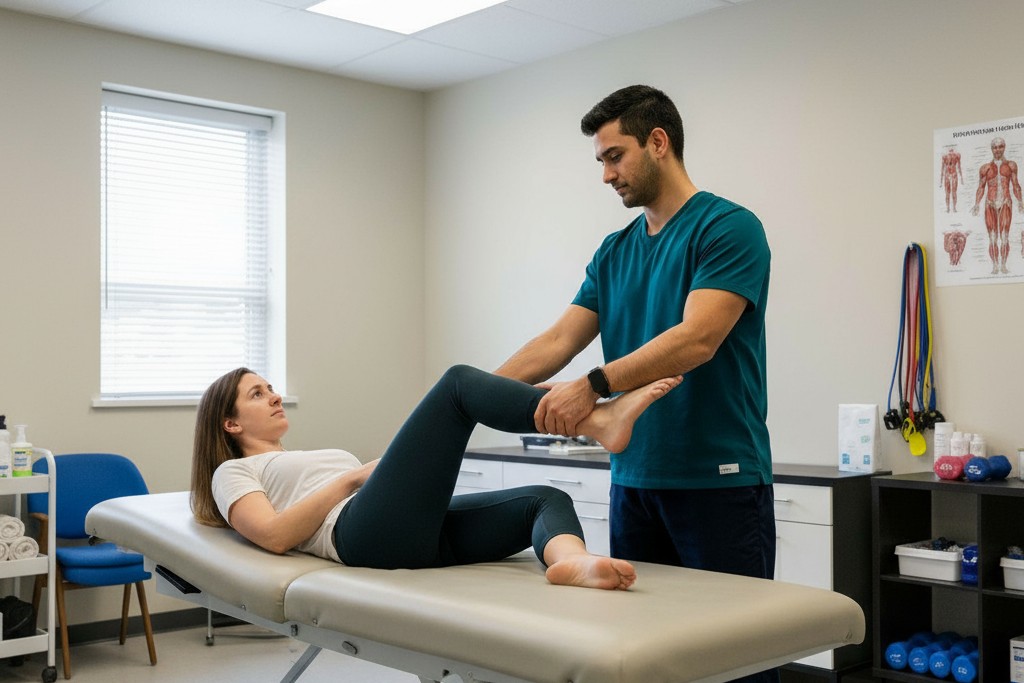
Введение
Боль в пояснице является одной из самых распространенных причин обращения за медицинской помощью и временной утраты трудоспособности во всем мире. По данным эпидемиологических исследований, до 84% взрослого населения хотя бы раз в жизни испытывали дискомфорт в пояснично-крестцовой области [1]. В данной статье рассматриваются современные методы физической реабилитации, доказавшие свою эффективность в лечении и профилактике данного состояния.
1. Этиопатогенетическая классификация болевых синдромов
Для выбора правильной тактики ведения пациента крайне важно определить природу болевого синдрома.
1.1. Неспецифическая (скелетно-мышечная) боль
Наиболее частый вариант (около 85% случаев), при котором боль возникает из-за механических причин: мышечного спазма, дисфункции фасеточных суставов или связочного аппарата, но не связана с серьезным органическим поражением [2].
1.2. Специфическая боль
Встречается редко (менее 5%) и является симптомом конкретного заболевания: компрессионного перелома, онкологического процесса, инфекции (спондилодисцит) или аутоиммунной патологии (анкилозирующий спондилит) [3].
1.3. Корешковая боль (радикулопатия)
Возникает вследствие компрессии или раздражения спинномозговых корешков (например, при грыже диска). Характеризуется иррадиацией в ногу, онемением и слабостью в зоне иннервации.
2. Анатомические источники болевого синдрома
Понимание анатомии позволяет точнее воздействовать на патогенетические механизмы в процессе реабилитации. Источником боли могут выступать:
- Паравертебральные мышцы (миофасциальный синдром);
- Межпозвонковые диски (дискогенная боль);
- Дугоотросчатые (фасеточные) суставы;
- Крестцово-подвздошные сочленения.
3. Клинические проявления и диагностические критерии
Клиническая картина варьируется от тупой ноющей боли в пояснице до острой простреливающей боли, ограничивающей движение. Важнейшей задачей первичной диагностики является исключение »красных флагов» — симптомов, указывающих на угрожающее жизни состояние (немотивированная потеря веса, нарушение функций тазовых органов, онемение в седловидной области) [4].
4. Принципы обследования пациентов
Функциональное тестирование
Включает оценку объема движений (сгибание/разгибание), пальпацию триггерных точек, неврологическое обследование (рефлексы, чувствительность, мышечная сила). Инструментальная диагностика (МРТ) показана только при подозрении на специфическую патологию или при отсутствии эффекта от консервативной терапии в течение 4-6 недель.
5. Комплексное консервативное лечение и реабилитация
Современный подход базируется на сочетании фармакотерапии и активных методов реабилитации.
5.1. Образовательный компонент
Пациент должен быть информирован о доброкачественной природе боли в большинстве случаев. Важно развеять миф о необходимости полного покоя и объяснить, что движение является ключевым фактором выздоровления [5].
5.2. Медикаментозная поддержка
На остром этапе используются нестероидные противовоспалительные препараты (кратким курсом) и миорелаксанты для снятия мышечного спазма, что создает условия для начала физической активности.
5.3. Междисциплинарное ведение
При хронизации процесса (боль более 12 недель) эффективен подход с участием врача ЛФК, физиотерапевта, мануального терапевта и, при необходимости, психолога.
6. Физическая реабилитация: ключевые методы
6.1. Кинезиотерапия (лечение движением)
Основной метод реабилитации. Начинается с изометрических упражнений и постепенно переходит к динамическим нагрузкам.
- Упражнения на стабилизацию: тренировка глубоких мышц кора (поперечной мышцы живота, многораздельных мышц).
- Аэробные нагрузки: дозированная ходьба, плавание.
6.2. Мануальные техники
Постизометрическая релаксация мышц и мягкие мобилизации суставов помогают восстановить биомеханику позвоночника.
6.3. Современные направления
Методы, такие как пилатес и йога, при правильном подборе упражнений под контролем инструктора, показывают высокую эффективность в улучшении гибкости и снижении боли [6].
6.4. Физиотерапевтические процедуры
Применяются как вспомогательные методы: ультразвук, чрескожная электронейростимуляция (ЧЭНС), лазеротерапия. Их роль — симптоматическая помощь для уменьшения боли в остром периоде.
6.5. Ортезирование
Использование поясничных корсетов оправдано только кратковременно (на 2-3 дня) при выраженном болевом синдроме для разгрузки мышц. Длительное ношение ведет к атрофии мышечного корсета.
6.6. Когнитивно-поведенческая терапия
Важный компонент реабилитации пациентов с хронической болью, направленный на преодоление страха перед движением (кинезиофобии) и формирование адекватного болевого поведения.
6.7. Стратифицированный подход к лечению (STarT Back)
Современная методология, предполагающая разделение пациентов на группы риска хронизации и назначение лечения в зависимости от психосоциальных и клинических факторов [7].
7. Профилактика обострений
Основа профилактики — регулярная физическая активность. Важно обучение пациента правильной биомеханике движений в быту: как поднимать тяжести, как сидеть за рабочим столом. Рекомендуются ежедневные занятия гимнастикой для укрепления мышечного корсета.
Заключение
Физическая реабилитация при боли в пояснице должна быть ранней, безопасной и строго индивидуализированной. Отказ от пассивного ожидания в пользу активного участия пациента в процессе лечения является главным условием для достижения стойкой ремиссии и возвращения к полноценной жизни.
Список литературы
- Hoy D., Bain C., Williams G., et al. A systematic review of the global prevalence of low back pain. Arthritis & Rheumatism. 2012; 64(6): 2028-2037.
- Bardin L.D., King P., Maher C.G. Diagnostic triage for low back pain: a practical approach for primary care. The Medical Journal of Australia. 2017; 206(6): 268-273.
- Downie A., Williams C.M., Henschke N., et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. BMJ. 2013; 347: f7095.
- Verhagen A.P., Downie A., Popal N., et al. Red flags presented in current low back pain guidelines: a review. European Spine Journal. 2016; 25(9): 2788-2802.
- Foster N.E., Anema J.R., Cherkin D., et al. Prevention and treatment of low back pain: evidence, challenges, and promising directions. The Lancet. 2018; 391(10137): 2368-2383.
- Wieland L.S., Skoetz N., Pilkington K., et al. Yoga treatment for chronic non-specific low back pain. Cochrane Database of Systematic Reviews. 2017; 1(1): CD010671.
- Hill J.C., Whitehurst D.G., Lewis M., et al. Comparison of stratified primary care management for low back pain with current best practice (STarT Back): a randomised controlled trial. The Lancet. 2011; 378(9802): 1560-1571.